۱۳۸۸ مهر ۱۸, شنبه
اپيدميولوژی اسهال
· راههاي انتقال عوامل عفوني ايجاد كننده اسهال معمولا از طريق مدفوعي- دهاني منتقل ميگردد كه شامل خوردن آب و غذاي آلوده ميباشد تعدادي از رفتارهاي خاص انتقال پاتوژنهاي رودهاي را افزايش داده و در نتيجه خطر ابتلا به اسهال را افزايش ميدهد كه عبارتند از:
- خطر ابتلا به اسهال شديد در كودكاني كه شير مادر نميخورند بيشتر است.
- استفاده از بطري شير مصنوعي و پستانك
- نگهداري غذا در درجه حرارت اتاق : باعث تکثير ميکروبی می شود.
- استفاده از آب و غذاي آلوده
- عدم شستشوي دستها پس از دفع مدفوع شيرخواران
فاكتورهاي ميزبان كه حساسيت نسبت به اسهال راافزايش مي دهد: 5 فاکتورفاكتورهاي زيادي درميزبان درارتباط باافزايش بروز، شدت ويا حدت اسهال مي باشدكه شامل:
ـ سوء تغذيه: شدت، حدت وخطرمرگ اسهال دركودكان باسوئ تغذيه افزايش مي يابدبخصوص درآنهائيكه سوء تغذية شديد دارند.
ـ سرخك: اسهال واسهال خوني دركودكان مبتلا به سرخك وآنهائيكه در4هفتة گذشته سرخك داشته اندشايعتروشديدترمي باشد، كه به علت كاهش سطح ايمني ناشي ازسرخك مي باشد.
ـ كمبودايمني ياكاهش ايمني: كه مي تواندموقتي (مثل) بعدازبرخي ازعفونتهاي ويروسي (مثل سرخك) وياطولاني مثل افرادمبتلابه AIDS. وقتي كاهش ايمني شديدباشداسهال مي تواندبه علت پاترژنهاي غيرمعمول ايجادشده ويامي تواند طولاني گردد.
ســــــــــــــــن:اكثرحملات اسهال دردوسال اول زندگي اتفاق مي افتد، بيشترين شيوع درگروه سني 6تا11 ماه وقتي كه غذاي كمكي شروع مي شودمي باشد. اكثرپاتوژنهاي روده اي حداقل ايمني نسبي را تحريك كرده وتوجيه گر كاهش شيوع بيماري دركودكان بزرگتروبالغين است.
فــــــــــــصل:دربسياري ازمناطق جغرافيايي به وضوح شيوع فصلي وجوددارد. درآب وهواي معتدل، اسهال ميكروبي بيشتردرفصول گرم سال پيش مي آيد، درحاليكه اسهالهاي ويروسي بخصوص اسهال ناشي ازروتاويروس حداكثرميزان خود رادرزمستان خواهدداشت.
مؤثرترين راه هاي پيشگيري از اسهال
1- تغذيه با شيرمادر
2-فعاليتهاي اختصاصي بهداشت محيط
1-كنترل بهداشت محيط و مراكز تهيه و فروش مواد غذايي و اماكن عمومي
2-بهداشت هوا
3-كنترل مراكز يونساز
4-كنترل بهداشت محيط بيمارستانها بخصوص برنامه تفكيك زباله عفوني
5-مبارزه با حشرات و جوندگان
6-كنترل و نظارت بر سموم و مواد شيميايي
7-فعاليت آموزشی تبليغاتی
8-انجام بهسازي محيط در شرايط اپيدمي بيماريهاي عفوني رودهاي و نظارت بر اجرا
3- استفاده از توالت بهداشتي : برخلاف باور عمومي ، مدفوع کودکان خردسال به مراتب آلوده تر از مدفوع بزرگسالان است . لذا حتي کودکان خردسال نيز بايد از توالتهاي بهداشتي استفاده کنند . اگر کودکان خارج از توالت اجابت مزاج نمايند بايد بلافاصله مدفوعشان جمع آوري شده ، داخل توالت ريخته يا مدفون گردد .
4-استفاده از آب آشاميدني سالم : آب لوله کشي سالمترين آب آشاميدني است . آب ساير منابع اغلب داراي ميکروب است . حتي آب صاف و زلال نيز ممکن است حاوي ميکروب باشد .
آب های معدنی
محتوای فلوراید بیشتر آبهای بستهبندی شده در بطری پایین است، در حالی که این ماده برای حفظ سلامت دندانها و استخوانها ضروری است و آب لوله کشی منبع مناسبی برای تامین آن است.یخ بستن آب درون بطری موجب ایجاد ترکیبات سرطانزا میشود و نباید درجه خنک کردن بطری تا میزان یخ بستن آب آن کاهش پیدا کند.
خانواده هايي که به آب لوله کشي سالم دسترسي ندارند نيز مي توانند با اقدامات زير از ابتلا به بيماريها بخصوص اسهال پيشگيري نمايند .
1 - محل مدفوع و فاضلاب
بايد حدود ۱۵-۱۰ متر دورتر از منبع آب مصرفي براي پخت غذا ، آشاميدن ، حمام کردن و شستشو نگاهداشته شوند .
2-سطل ها، طناب ها و کوزه ها برای جمع آوری آب استفاده می شود بايد پاکيزه نگه داشته شوند.
3 - حيوانات را از منابع آب آشاميدني دور نگهدارند .
در صورتي که آب لوله کشي وجود ندارد با جوشانيدن آب مي توان از ابتلا به اسهال و ساير بيماريها پيشگيري کرد .
انواع اسهال در مطالعات اپيدميولوژيك:
1- اسهال حاد آبکی
2- اسهال خونی
3- اسهال پايدار:حدود 10% از دوره هاي حاد تبديل به اسهال پايدار ميشوند و 35% از اسهال ها به اسهال پايدار تبديل ميشوند
عوامل اسهال
عوامل انگلی
ژيارديازيس
ميزان بروز در نقاط مختلفدنيا از ۵ تا ۵۰ درصد متفاوتاست. عقيده بر اين بود كهانسان تنها مخزن ژيارديالامبليا ميباشد، ولي امروزهعقيده بر اين است كه ژيارديا،سگ و سگ آبي را نيز مبتلاميسازد.
آميبيازيس
ميزان بروز عفونتهاي آميبي درسراسر جهان از ۵ درصد تا ۸۱درصد تغيير ميكند. تخمينزده ميشود كه ۱۰ درصدجمعيت در سرتاسر جهان بهآنتامباهيستوليتيكا آلودههستند.
شيگلوز
هر دو جنس بهطور مساوي مبتلا ميشوند.
شايعترين سن براي بيماريدومين و سومين سال زندگياست. عفونت به دلايل نامعلومدر ۶ ماه اول نادر است.شيرمادر كه در مناطق آندميكحاوي آنتي باديهايي بر ضدآنتيژنهاي بيماريزاي اينارگانيسم است، ممكن است درتوجيه اين شيوع سني كمككننده باشد. آب و غذاي آلوده وانتقال شخص به شخصدر اكثر نقاط جهان مكانيسماصلي انتقال عفونت است.
عوامل باکتريايی:
وبا
وبا نوعی اسهال آبکی کشنده ای است. عوارض وبا در نتیجه زهرابه ای که به وسیله عامل بیماریزای آن ترشح می شود ایجاد می گردد .
تاريخچه
وبا يكي از بيماريهاي با همه گيريهاي بزرگ براي نوع بشر مي باشد . قدرت آن در مبتلا كردن ناگهاني تعداد زيادي از مردم در جوامع كه بدون درمان مي تواند در عرض چند ساعت موجب نابود شدن انسان گردد بيماري را بصورت يك تهديد بين المللي در آورده است.
از زمان هاي بسيار قديم تا به حال وبا هميشه در دلتاي رودخانه هاي گنگ و برهما پوترا در هند و پاكستان وجود داشته است ، در سال1817 از سرزمين اصلي خود انتشار يافته و در قرن 19 و اوايل قرن 20 بصورت همه گيري شديد، كشورهاي بسياري را آلوده كرد.
كمتر از 5% علل اسهالهاي حاد را تشكيل مي دهد.
بيش از 90% موارد بيماري خفيف بوده و تشخيص باليني آن از سايراسهالهاي حاد مشكل است.
مخزن اصلي وبا آبهاي سطحي آلوده به مدفوع است.
بيشتر در نقاط گرم و مرطوب پيدا مي شود.
در مردان بيشتر از زنان است.
در مناطق آندميك ميزان بروز در كودكان بيشتر از بالغين است .
عفونت ویروسی :
آدنوویروسها (ADENOVIRUSES)
آدنوویروسها در تمام دنیا پراکنده اند و انسان مخزن اصلی آنهاست . انتقال بیماری از راه تماس نزدیک و طولانی صورت میگیرد . در طی دوره حاد عفونت و یک تا سه هفته بعد ازآن ویروس در ترشحات تنفسی یا چشمی یا هر دو وجود دارد . مدفوع عده زیادی از افراد آلوده نیز حاوی ویروس است که میتواند منشاء آلودگی باشد .
بیماریهای ناشی از این ویروسها در تمام سنین اتفاق میافتد اما در بین کودکان شایعتر و بیش از 50 درصد آنها بدون نشانه بالینی هستند .
روتاويروس ها (ROTAVIRUSES)
گاستروآنتريت روتاويروسي داراي دو خصوصيت شيوع فصلي و انتشار در گروه سني خاص ميباشد .
در مناطق معتدله حداكثر شيوع بيماري در ماههاي زمستان است و گزارشات رابطه اين نوع اسهالها را با هواي سرد و خشك تاييد مي كند . بنظر تجمع انسانها در مكانهاي بسته و رطوبت كم چنين محيط هايي سبب انتقال ويروس از طريق مجاري تنفسي ميگردد .
قسمت اعظم موارد عفونتهاي روتاويروس با نشانه هاي باليني در بچه هايی كه سن آنها كمتر از پنج سال است مشاهده ميشود
اسهال در كودكان
اسهال بين کودکان متداول است و تخمين زده شده که 82 ميليون کودک 0 تا 5 ساله مبتلا به اسهال هستند و اسهال ها از نظر شدت به هم متفاوت هستند. بيشترين شيوع اسهال در بين کودکان در نيجريه گزارش شده است که در هر 10 کودک 4 نفر در يک بازه 2 هفته ای به اسهال مبتلا هستند.
بيشتر انواع اسهال در کودکان کوتاه مدت است،توسط يک ويروس ايجادمي شود، و خودبخود خوب مي شود.
علل اسهال
اسهال در کودکان و شيرخواران علل متفاوتي دارد؛شامل بيماري،عفونت،حساسيت غذايي،آنتي بيوتيکها و مصرف زياد ميوه يا آب ميوه. برخي انواع اسهال ممکن است با تغيير رژيم غذايي بهبود يابد.
توصيه ها
1-شستن دست ها : بچه ها عادت دست خود را به سمت دهان می برند.
2- زماني استراحت دادن به دستگاه گوارش درمان معمول بود،ولي امروزه اعتقاد بر اين است که تداوم تغذيه، اسهالي را ايجاد مي کند که راحتتر درمان مي شود.بيشتر کودکان قادر هستند با افزايش دريافت غذاي مصرفي ،مواد مغذي دفعي از راه اسهال را جبران کنند.
3-بستني يخي يا ژله منابع خوبي از مايعات هستند،بويژه اگر کودک استفراغ مي کند . بخصوص اگر معده با يک عفونت تحريک شده باشد مهم است.
4-براي بيشتر کودکان ،نوشيدن مايعات اضافي کافيست،ولي گاهي لازم است مايعات داخل وريدي تجويز شود.مايعات تجويزي داخل وريدي سريعتر کم آبي را تصحيح مي کنند.
البته بايد توجه داشت مصرف آب به تنهايی درست نيست و بايد به همراه ساير مواد لازم برای حفظ حالت پايدار بدن مصرف شود برای همين از ors استفاده می شود.
در جهان بيماری اسهال حاد بين کودکان کوچکتر از 5 سال يک عامل اصلی مرگ و مير باقی مانده . يک کميته ی پيشرفته از سازمان جهانی بهداشت اخيراً تخمين زده که اسهال سبب 19% از 11 ميليون مرگ ايجاد شده در کودکان است و بعد از آن عفونتهای ريوی با 18% در رده ی دوم قرار دارند و اين دو به عنوان علل اصلی مرگ در کودکان هستند.
عفونت های شديد اسهالی در بچه ها،در کشور های در حال توسعه به طور متناوب اتفاق می افتد که علت آن :
1- کمبود سلامت محيطی
2- کمبود بهداشت فردی
3-تامين نامناسب آب
4- فقر
اين درست نيست که فقط بگوييم اين مشکل در کشورهای در حال توسعه وجود دارد. اسهال در کشورهای توسعه يافته نيز 1 تا 3 بار در هر کودک در هر سال است و هزينه های سنگين اقتصادی به دنبال دارد و عوامل ايجاد اسهال در کشورهای توسعه يافته و صنعتی عبارتند از:
1-استفاده از مراکز مراقبت روزانه
2- فقدان تغذيه با شير مادر
3-برخورد با آب و غذای آلوده
4- ارتباط با افراد مبتلا
پس نتيجه ميگيريم که اين بيماری محدود به مرزها نمی شود و پيشگيری در کشورهای در حال توسعه نه تنها به نفع آنهاست بلکه موجب بهبود وضعيت در کشورهای صنعتی و توسعه يافته نيز میشود.
۱۳۸۸ شهریور ۲۵, چهارشنبه
PCR
اطلاعات اولیه
این روش فوق العاده ساده بوده و با استفاده از تغییرات حرارت میتوان چندین فرآیند را به دنبال همدیگر انجام داد. با این تکنیک میتوان به عنوان یک روش قدرتمند تشخیص بالینی (Diagnostic) برای وجود موتاسیونها در ژنوم انسانی ، یا برای وارد کردن جهشهای ویژه به داخل ژن همسانه شده ، استفاده کرد.PCR بطور دستی و با قرار دادن پر زحمت و انتقال لولههای آزمایش بین حمامهای آب دارای دمای لازم ، بوجود آمد. امروزه دستگاههایی بطور تجارتی تهیه میشوند که در آنها جایگاههای لولهای با بلوک فلزی حرارت پذیر تعبیه شده است و قابل برنامه ریزی برای تغییر سریع بین دماهای لازم است. π چرخه PCR ، DNAی مورد نظر را 2π بار تکثیر میکند.
تاریخچه
در گذشته معمولا از روش های شیمیایی برای تولید قطعات نوکلئوتیدی استفاده میکردند، اما این روش ها پر زحمت بوده و نیاز به مدت زمان طولانی داشتند از سال 1980 به بعد عمدتا از روش PCR در آزمایشگاههای زیست شناسی مولکولی استفاده میشود.واکنش زنجیره ای پلیمراز روشی است که قسمتی از سکانس مولکول DNA که بین دو پرایمر قرار دارد توسط آنزیم پلیمراز وبکمک چهار داکسی نوکلئوتید تری فسفات در آزمایشگاه تکثیر (Amplify) میشود. .dsDNA متشکل از دو رشته آنتی پارالل میباشد که توسط اتصالات هیدروژنی وبصورت کووالانت به یکدیگر متصل هستند.
همانند سازی DNA بکمک الیگو نوکلئو تید هایی که پرایمر گفته میشوند انجام میگیرد. الیگونوکلئوتیدها مولکولهای DNA تک رشته کوتاه هستند که هر کدام از آنها مکمل یک انتهای سکانس DNA هد ف ( الگو ) می باشند.
پرایمر ها توسط آنزیم DNA پلیمراز و در حضور dNTPها از روی DNA الگو ( تک رشته ای است ) همانند سازی میکنند و رشته های جدیدی مکمل رشته های هدف سنتز میگردد.
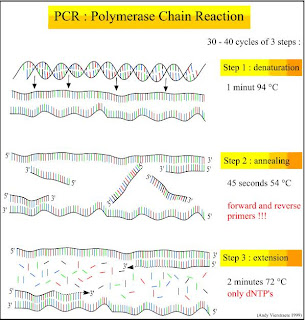
مراحل یک سیکل PCR :
1- مرحله Denaturation : در این مرحله DNA هدف بر اثر حرارت تک رشته ای میشود.
2- مرحله Annealing : در این مرحله با کاهش حرارت سیستم ، پرایمر ها در محل مناسب روی رشته مکمل متصل میشوند
3- مرحله Extension : در این مرحله که دمای آن برای آنزیم DNA پلیمرازمطلوب میباشد موجب توسعه پرایمر ها شده و همانند سازی DNA هدف انجام میگیرد. محصول PCR عبارت است از قطعه همانند سازی شده ای که دو طرف این قطعه سکانس پرایمر ها وجود دارند .
فاکتور هایی که روی کار آیی PCR تاثیر دارند:
1- بعد از 25تا 30 سیکل بعلت حرارت آنزیم دناتوره شده و غیر فعال میشود
2- غلظت زیادرشته های هدف موجب Reannealingآنها شده و با پرایمر ها رقابت میکنند .
روش PCR توسط مولیس کارمند شرکت Cetus ابداع گردید. ابتدا این کار توسط سه بن ماری با حرارت های مختلف انجام میگرفت واز آنریم کلنو بعنوان DNA polymerase استفاده میشد. این آنزیم در اثرحرارت دناتوره میشودو اجبارا"باید دوباره در هر سیکل به واکنش اضافه شود. Saiki از آنزیم DNA polymerase مقاوم به حرارت که از باکتری ترموس آکواتیکوس خالص میشود و اصطلاحا" Taq DNA polymerase گفته میشود استفاده کرد وامروزه واکنشPCR بصورت اتوماتیک انجام میگیرد.
پارامتر های موثر در PCR :
1- زمان و دمای Denaturation بستگی به تعداد G و C دارد
2- دمای Annealing پرایمرها که باید 3-4 درجه کمتر از دمای ذوب پرایمر ها باشد
3- زمانPrimer extension که به تعداد بازهای بین دوپرایمر بستگی دارد
4- - تعداد سیکلها
5- Ramp ( زمانی که طول میکشد تا دمای مبدا دستگاه به دمای مقصد برسد ) هرچه این زمان کمتر باشد نتیچه کار بهتر است و واکنش زمان کمتری در دمای ناخواسته قرار میگیرد
6- غلظت dNTP ها و یون منیزیوم ( اینها مجموعه ای را تشکیل میدهند که موجب فعالیت آنزیم پلیمراز میشوند و غلظت این دو ماده تابعی از یکدیگر میباشند )
7- غلظت Template DNA ( یک دهم تا یک میکروگرم میباشد ) چنانچه DNA هدف بصورت مالتی کپی در ژنوم باشد بهتر است.
8- اضافه کردن تشدید کننده های PCR
10- حذف مها رکننده های آنزیم از محیط
11- بهتر نقطه ذوب پرایمر ها (شبیه هم باشد ( Tm یکسان داشته باشند).
کاربردهای مهم PCR
تهیه نسخههای متعدد از یک ژن مورد نظر: گاهی برای مطالعات بیولوژی مولکولی لازم است که یک ژن با نسخههای نسبتا زیاد در دسترس باشد. بدین منظور میتوان با استفاده از روش PCR ژن مورد نظر را در مقایسه با بقیه ژنها تکثیر نمود.
بررسی حضور یا عدم حضور یک ژن: با استفاده از این روش میتوان تشخیص داد که آیا یک ژن در یک سلول حضور دارد یا نه؟ گاهی نیز از این مطالعات برای بررسی وجود ژنهای مختلف باکتریها یا ویروسها در بدن افراد استفاده میکنند.
تشخیص بیماریهای قبل از تولد: با استفاده از PCR و بکار گرفتن پرایمرهای مربوط به یک ژن بیمار و پرایمرهای مربوط به ژن سالم آلل آن میتوان از تولد کودکان دارای بیماریهای ژنتیکی جلوگیری کرد. برای این کار بعد از لقاح تخمک در آزمایشگاه ، بعد از رسیدن تخمک به حالت 10 سلولی ، یک سلول را جدا کرده و با استفاده از پرایمرها از ژن مورد نظر PCR صورت میگیرد، اگر بعد از PCR منحصرا ژن سالم تکثیر پیدا کرد، این مفهوم هموزیگوت بودن سلولهای جنینی و سالم بودن آنهاست.
تعیین جنسیت جنین: معمولا چند تخمک با چند اسپرم در آزمایشگاه لقاح مییابند و سپس اجازه تکثیر به سلول تخم داده و با رسیدن تخم به مرحله ده سلولی ، یکی از سلولها را جدا کرده و بوسیله پرایمرهای ویژه مربوط به کروموزوم y مورد PCR قرار میگیرد. کروموزوم y منحصرا در سلولهای نر دیده میشود. اگر قطعه تولید نشده در PCR بوسیله الکتروفورز و بطور دقیقتر توسط ساترن بلوتینگ تشخیص داده شد، جنین از نوع پسر و در غیر این صورت دارای کروموزومهای xx خواهد بود
تشخیص بیماریها
کشت میکروبها که جهت تشخیص بیماریهای عفونی در اکثر آزمایشگاهها بکار میرود. زمانبر بوده و ثانیا باعث افزایش تعداد میکروبهای بیماریزا و غیر بیماریزا در شرایط آزمایشگاهی میگردد. امروزه در برخی آزمایشگاهها روش PCR جایگزین روشهای کشت شده است. یعنی قطعهای از ژن مربوط به میکروب بیماریزا مورد شناسایی قرار گرفته و پرایمرهای مربوط تولید میشوند، با استفاده از این پرایمرها میتوان تشخیص داد که آیا ویروس ایدز در داخل بدن وجود دارد یا نه؟
مشکل PCR و راه حل آن
اشکال PCR ، آلودگی نمونههای مورد بررسی توسط قطعات DNA خارجی است. اگر قبلا در داخل دستگاهی PCR یک نمونه انجام گرفته باشد. و ذره کوچکی از آن در داخل دستگاه باقی بماند. در PCR نمونه بعدی مشکل ایجاد خواهد کرد. برای رفع مشکل امروزه از ظروف یکبار مصرف استفاده میشود. کلیه ظروف قبل از استفاده اتوکلاو میشوند تا سلولها و مولکولهای موجود در آنها ، حتیالامکان غیر فعال میشوند.
۱۳۸۸ شهریور ۱۷, سهشنبه
مالتيپل اسکلروز(1)
مالتيپل اسکلروزيس يک بيماری التهابی سيستم عصبی مرکزی(مغز و طناب نخاعی) است. به طور برجسته يه بيماری مربوط به ماده سفيد است. ماده ی سفيد از از فيبرهای عصبی ساخته شده است که مسئول انتقال ارتباصات بين قسمت های داخلی خود سيستم عصبی مرکزی و سيستم عصبی مرکزی با اعصاب ساير نقاط بدن است.
در بيماران مبتلا،تکه های اسيب ديده و ضايعات در قسمت هايی از ماده ی سفيد سيستم عصبی مرکزی به وجود می آيند. در محل يک ضايعه،ماده ی عايع عصب(ميلين) از دست می رود . از نظر کلينيکی مالتيپل اسکلروزيس شرايط سختی برای توصيف کردن دارد زيرا اين بيماری غير قابل پيش بينی و متغير است. بسته به اينکه چه مناطقی از سيستم عصبی مرکزی الوده بشوند و به چه مقدار آسيب ببينند،نوع و شدت شکايات می توانند خيلی متفاوت باشند.
هيچ دو نفری نيستند که به اين بيماری دقيقاً از يک راه مبتلا شوند و هيچ دو نفری نيستند که حالات يکسانی از خود در اين بيماری نشان دهند. به هر حال مراحل مختلف بيماری بين هر فرد و کل جمعيت به طور عمده در زمان و محل ضايعه متفاوت هستند. ولی هم تحت يک پروسه يکسان که شامل از بين رفتن غلاف ميلين اعصاب است به اين بيماری دچار می شوند.
اگرچه تحقيقات اخير نشان داده است که تشکيل بيوشيميايی ضايعات، بين فرم های مختلف بيماری متفاوت است،ولی اين دليل تفاوت بين علائم افراد مختلف نيست، اين به دليل آن است که تخريب يک ناحيه می تواند علايم کاملاً متفاوت با تخريب ناحيه ديگر داشته باشد.
به طور کلی افراد مبتلا به اين بيماری می توانند از دست رفتن کامل يا جزيی عملکردهايی را که به وسيله مغز يا نخاع کنترل می شوند يا پيام هايشان از آن نواحی عبور می کند را تجربه کنند.
Ms انواع مختلف بيماری
بر طبق براورد نورولوژيست ها چهار نوع اصلی وجود دارد(تمام نمودارها درجه ناتوانی را در طول زمان نشان می دهند-جايی که دو خط در نمودار وجود دارد دو روند مختلف از يک فرم و شکل بيماری را مشخص می کند.)
-نوع تخريبی(عود کننده)/بهبودی1
اين نوع به وسيله يک روند بازگشتی شناخته می شود (همچنين ب عنوان تشديد نيز شناخته می شود.) در طول زمان نشانه های جديد می توانند ظاهر شوند يا اينکه عليائم قديمی دوباره شکل بگيرند يا تشديد شوند. به دنبال مرحله تخريب دوره هايی از بهبود وجود دارد،و اين بهبودی به صورت جزيی يا کلی بعد از دوره های تخريب به وجود می آيد. تخريب و پيشرفت بيماری ممکن است چند روز يا چند هفته يا چند ماه به طول بينجامد و دوره های بهبود هم میتواند آهسته،تدريجی يا به گاهی اوقات ناگهانی باشد.کسر زيادی از افرادی که به مالتيپل اسکلروز مبتلا هستند در ابتدا به اين نوع از بيماری مبتلا هستند. اين نوع معمولا ً در سن 30 تا 40 سالگی اتفاق می افتد و در زنان دو برابر مردان است.

بعد از چند سال بسياری از افرادی که دچار حالت نوع يک هستند وارد مرحله پيشرونده ثانويه بيماری می شوند. که اين مرحله به وسيله بدتر شدن وضعيت بيماری در طول دوره های تخريب مشخص می شود.در فاز ابتدايی اين مرحله، بيمار هنوز ممکن است دوره هايی از بازگشت و عود کردن بيماری را تجربه کند اما بعد از مدتی اين مرحله به يک پيشرفت تدريجی و گام به گام تبديل می شود. افراد دچار اين نوع از مالتيپل اسکلروز میتوانند روزها و هفته های خوب و بدی را تجربه کنند اما صرف نظر از بهبود جزيی بعد از عود کردن بيماری بهبودی حقيقی وجود ندارد. بعد از 10 سال،50% از مبتلايان به نوع يک بيماری ام اس وارد فاز دوم اين بيماری می شوند. بعد از 25 تا 40 سال اين الگو به 90% افزايش می يابد.

اين فرم از بيماری به دنبال يک دوره پيشرونده از بيماری قرار دارد که در اين حالت دوره هايی از تشديد بيماری وجود دارد که بعد از آن يک بهبود سريع وجود دارد اما از يک دوره به دوره ی ديگر علائم به صورت تدريجی تشديد می شوند.
اين توع از بيماری ms به صورت دوره ای از پيشرفت تدريجی بيماری که در آن هيچ نوع بهبودی وجود ندارد شناخته می شود.
ممکن است دوره هايی از توقف پيشرفت بيماری وجود داشته باشد و مانند نوع پيشرونده ثانويه افراد میتوانند روزها و هفته های خوب و بدی را تجربه کنند.افراد مبتلا در طول مدت دوره های تخريبی و بهبودی با هم تفاوت دارند و معمولاً شروع فاز پيشرونده ثانويه در افراد بيمار در اواخر 30 سالگی يا اوايل 40 یالگی قرار دارند میباشد، در مردان و زنان نيز به يک تسبت ظاهر میشود و شروع فعاليت بيماری در ناحيه طناب نخاعی ميباشد ومغز را درگير نمی کند. با اينکه نوع پيشرونده ی اوليه در ابتدا به ناحيه مغز نيز آسيب می زند ولی اثرات کمتری نسبت به فازهای پيشرفته نوع1 و نوع 2 بر روی مغز باقی می گذارد برای همين افراد مبتلا به نوع پيشرونده ی اوليه کمتر دچار اختلالات شناختی می شوند.
آيا اعصاب بعد از دست دادن غلاف ميلين خود بهبود می يابند؟
بعد از از دست رفتن غلاف ميلين اعصاب حالات مختلفی می تواند رخ دهد. در مرحله ی التهاب تدريجی اعصاب نورون هايی که تخريب نشده اند به کار خود ادامه می دهند و دست کم در مراحل بتدايی حالت تخريبی/بهبودی دوره هايی از بهبود را شاهد هستيم.
اکسون های بدون غلاف می توانند علکرد قابل توجهی از خود علارقم از دست غلاف ميلين خود نشان دهند. تحقيقات اخير نشان داده که آنها تعداد بيشتری کانال های سديمی توليد می کنند. اينها دروازه های ويژه ای هستند که به صورت اينتگرال پيام های اعصاب را ارسال میکنند. اين افزايش کانال های سديمی با بهبودی درMs در ارتباط است.
سيستم عصبی مرکزی يک ارگان بسيار شکل پذير است و راه های جديد عصبی و ارتباطات آن میتوانند در اطراف ناحيه ی آسيب ديده به وجود بيايند. مانند اينکه يک موتور سوار که برای گذر از ترافيکی که در مسير او قرار دارد از يک مسير باريک برای عبور استفاده می کند. اگرچه مشخص است که اين مکانيسم در ارتباط با بهبودی می باشد ولی هنوز مطالب زيادی در اين حوزه وجود دارد.
ميلين سلول های نگهدارنده در سيستم عصبی مرکری می باشد،اليگودندرسيتها،میتوانند حامی و ضامن عمل ترميم ميلين باشند-فرايندی است که به موجب آن غلاف ميلين اصراف اکسون ها ترميم می شود. علارفم اين امر که تست ها به طور بالقوه ای نشان دهنده ی آن هستند که آکسون های ترميم شده به خوبی آن دسته از اکسون هايی که هرگز دچار تخريب نشده اند عمل نمی کنند البته برای افراد مبتلا به مالتيپل اسکلروز گاهی اين موضوع غير قابل لمس است.اگرچه ترميم غلاف معمولاً ميلين فقط در حاشيه ضايعات ايجاد می شود ولی باز هم به عنوان يک فاکتور کمک کننده در بهبود مطرح است.
ترميم ميلين ممکن است برای مدت اندکی بيشتر طورت نگيرد،حداقل برای يک زمان طولانی صورت نمی گيرد، که ناشی از کمبود اليگودندرسيت ها است. زمانی که اين اتفاق می افتد نرون ها شروع به عملکرد به شکل غير طبيعی می کنند،اما اکسون بدون اسيب باقی می مانند.گاهی اوقات بعد از گذشت يک زمان طولانی و گاهی برای سال ها يک اکسون میتواند خود به خود غلاف ميلينش ترميم شود و دوباره بيشتر عملکردی را که فرض می شد که به طور هميشگی از دست داده است بازيابد.
ميلين از دست رفته می تواند به وسيله ی يک بافت اسکار( شبيه به بافتی است که در هنگام برش خوردن و زخمی شدن پوست محل بين دو برش را پر می کند) پوشيده شود. در واقع نام اين بيماری هم از همين جا گرفته شده است به طوری که مالتيپل به معنی زياد و اسکلروز به معنی شکل اسکار می باشد.
بافت اسکار می تواند مانع از تشکيل غلاف ميلين جديد شود و اکسونی که دچار اين عارضه شود ديگر نمی تواند عملکرد پيشين خود را باز يابد.
چنين اکسونی میتواند رفته رفته پژمرده شود و عملکرد خود را به طور کامل از دست بدهد و مشخصاً اين اکسون هرگز دوباره شروع بع فعاليت نمی کند. از نظر الکتريکی شبيه اين می باشد که يک کابل را به وسيله ی سيم چين قطع کنيم.
يه ضرب المثل جالبی برای اين بيماری هست که ميگه:
"Hope for the best, but prepare for the worst".
به بهترين ها اميد داشته باش،ولی خودت رو برای بدترين ها آماده کن.
علل ايجاد بيماری Ms:
1- خود ايمنی
2- وجود عوامل بيماری زا
3- عوامل ژنتيکی
4- آسيب به سد خونی مغزی
5- اختلالات بيوشيميايی در چرخه اوره
6- رژيم و کمبود ويتامين
7- واکنش های آلرژيک و عوامل ديگر
۱۳۸۸ شهریور ۱۳, جمعه
خواستن
جداً اينکه ميگن بعضی ها فعل خواستن رو صرف واقعاً درسته و اون کسايی که ميخوان به جايی برسن و وقتی بخوان حتماً به هدفشون ميرسن و خدا هم به اونها کمک ميکنه و ميتونن هر سختی رو پشت سر بگذارن و اينکه که خيلی ميگن نمي شه به نظرم اشتباه،البته من هم يکی از همونايی هستم که ميگم نميشه و ميدونم که اشتباه ميکنم ولی نميدونم چرا هيج وقت تلاش نميکنم خودم رو درست کنم بلکه يه جوری سعی ميکنم به خودم بقبواونم که واقعاً نميشه نه اينکه من نمی خوام و همين هم هست که همه نمي تونن تو زندگی موفق بشن و فقط همون عده ای که واقعاً خواستن و عمل هم کردن ميتونم به هدفشون برسن و ميتونن کاری کنن که از خودشون و زندگی شون راضی باشن.و از اين نمونه ها کم هم نيستن پس ميشه نتيجه گرفت که خوب شدن غير ممکن نيست.
۱۳۸۸ شهریور ۱۰, سهشنبه
ديابت
نشانه های بيماری ديابت
بيماری ديابت در مراحل اوليه علائم بارزی ندارد ولی به تدريج که پيشرفت نمود،ممکن است يک يا چند نوع از علائم زير ظاهر شود:
تکرر ادرار،تشنگی زياد،کاهش وزن بدن،گرسنگی،ضعف بينايی،خارش و بی حسی دست و پا و خشکی زياد پوست، تاخير در ترميم زخم و عفونت های مکرر.
نسبت شيوع ديابت چقدر است
طبق آمار ارائه شده توسط سازمان جهانی بهداشت 150 ميليون نفر در جهان گرفتار ديابت هستند. در ايران حدود سه ميليون بيمار ديابتی شناسائی شده است و چون بخش اعظم مبتلايان خبر از بيماری خود ندارند نمی توان آمار دقيقی ارائه نمود. در عين حال به نظر می رسد که حد اقل 5 تا 6 درصد جمعيت به نحوی از ديابت و عوارض آن رنج ميبرند . اين نسبت در بعضی از نقاط کشور به علت تغذيه و روش زندگی نامناسب تا 10 درصد نيز گزارش شده است
تشخيص ديابت چگونه صورت ميگيرد
بيماری ديابت با افزايش قندخون مشخص مي شود.در اين حالت بيمار احساس تشنگی کرده و تکرر ادرار پيدا ميکند که به علت اين است که وقتی قند از طريق ادرار دفع ميشود آب را نيز با خود دفع مي کند زيرا کليه ها دارای يک حد اکثر ظرفيت برای انتقال گلوکز هستند زمانی گلوکز در پلاسمای فرد به بيش از دو برابر رسيد چون کليه ها توان جذب دوباره گلوکز را ندارند گلوکز در ادرار در موارد شديد ظاهر شده که با تست ادرار نيزمشخص ميشود.پزشک با مشاهده اين علامت ها مشکوک به ديابت شده و درخواست آزمايش مي کند که می تواند دو نوع تست استفاده شود:
1-FBS:در اين تست قند خون ناشتا را محاسبه ميکنند که بايد بين 70 تا 110 ميلی گرم در 100 ميلی ليتر خون باشد و افرادی با قند خون بين 110 تا 125 ميلی گرم در 100 ميلی ليتر خون غير طبيعی و بايد تحت مراقبت قرار گيرند و اگر فرد دارای قند بالای 125 باشد ديابتی محسوب ميشود ( در ازمايش ها منظور از قند در ميلی گرم ميزان گلوکز در ميلی گرم خون است.)
2- 2hpp: در اين تست قند خون فرد را 2 ساعت بعد از وعده ی غذايی (يا مصرف مواد قندی) محاسبه کرده که بايد زير 200 باشد.
۱۳۸۸ شهریور ۸, یکشنبه
کلونينگ يا همانندسازی

کلونینگ یعنی همانند سازی
در مورد کلونینگ افسانه های زیادی وجود دارد که بخش زیادی از آن ها به خاطر ندانستن مفهوم واقعی کلونینگ است.
کلون( clone ) کلمه ای در اصل، یونانی است به معنی مشابه و همانند. کلونینگ هم یعنی مشابه و همانند چیزی را ساختن. در زیست شناسی کلونینگ یا همانند سازی یعنی این که از یک ارگانیسم، ارگانیسمی مشابه بسازند. اولین بار در سال 1903 یک گیاه شناس آلمانی به نام هربرت وبر واژه کلون را برای مجموعه هایی از جانداران، مانند میکروبها، که از طریق تولید مثل غیرجنسی تولید مثل میکنند، به کار برد.
گیاهان زیادی بدون نیاز به یک گیاه دیگر برای بارور کردن تخمشان و از طریق تولید مثل غیرجنسی تکثیر میشوند. بعضی جانوران ساده مانند بعضی کرمها و قورباغهها و زنبورها همه می توانند چنین کاری بکنند. یک مثال دیگر برای کلونینگ طبیعی، دوقلوهای همسان است. همه سلول های پیکر یک جاندار از تقسیم سلول تخم به وجود میِ آیند. این سلولها در مراحل بعدی برای انجام کارهای ویژه ای تخصص پیدا میکنند. در واقع از سلول های پایه ای که از تخم به وجود میآید، سلول های تخصصی مانند سلول های بینایی، پوست و ... پدید میآید. این موضوع که چگونه از سلولهای پایه، سلول های تخصصی به وجود میآیند یکی از مشکلات حل نشده دانشمندان است.
ایده اصلی کلونینگ این است، که بتوان اطلاعات ژنتیکی یک سلول را که در ژن های هسته اش قرار دارد، به سلولی که از این اطلاعات تهی شده منتقل کرد و سلولی پدید آورد که بتوان آن را رشد و کشت داد. اگر سلولها ژنهای یکسانی داشته باشند، باید همه آنها بالقوه توان ایجاد یک جاندار کامل جدید را داشته باشند، همانطور که سلول تخم این قابلیت را دارد. بنابراین اگر هسته سلول تخم را که جایگاه ژن هاست از آن خارج کنیم و هسته ی یک سلول ( پوست، عصبی یا پیاز مو ) را درون آن بکاریم باید جاندار کاملی به وجود بیاید. جانداری که فقط از یک سلول درست شده است.
جان گاردن در سال 1970 اولین تلاش در این زمینه را انجام داد و چیزی نمانده بود قورباغه ای بسازد! او سلول یکی از بافت های تخصصی قورباغه "الف" را برداشت و هسته اش را( که مرکز اطلاعات ژنتیکی هر موجودی است)، خارج کرد سپس این هسته را وارد یک سلول تخم قورباغه که هسته اش را با اشعه ماوراء بنفش از بین برده بودند، "ب" کرد نتیجه یک نوزاد قورباغه مشابه قورباغه "الف" بود. البته این نوزاد آنقدر زنده نماند که قورباغه ای کامل شود، اما این روش انتقال هسته اساسی ترین روش کلونینگ شد.
پس کلونینگ اساساً با لقاح مصنوعی که در آن گامت های نر را به طور مصنوعی با تخمک در هم مِی آمیزند، فرق میکند. در همانندسازی از احتمالات ژنتیک خبری نیست. موجود کلون شده دقیقاً مشابه تک والدش است که این میتواند نقص کلونینگ هم باشد. دانشمندان میگویند در طبیعت که تولید مثل جنسی طبیعی ترین شیوه تکثیر است، کارت های بازی ژنتیک مدام بُر میخورد و نژاد خود به خود اصلاح میشود، اما موجودات کلون شده ممکن است نارسایی های ژنتیک را با خود به نسل بعد منتقل کنند.
كلون سازى توليدمثلى
نخستين مهره دار كلون شده (از طريق انتقال هسته سلولى) يك دوزيست بوده است. موفقيت هاى اوليه در سال ۱۹۵۲ صورت گرفت و بعدها معلوم شد كه مواد منتقل شده به هسته تخم پس از تقسيم سلولى منتهى به، به وجود آمدن يك موجود كامل مى شود. در دهه هاى ۷۰ و ۸۰ ميلادى انتقال مواد هسته سلولى در پستانداران آغاز و در سال ۱۹۹۶ منجر به كلون سازى اولين پستاندار شد. در سال ۱۹۹۷ مجله نيچر خبر به دنيا آمدن «دالى» اولين گوسفند كلون شده را منتشر كرد و بلافاصله مباحثه جهانى مربوط به كلون سازى انسانى آغاز شد. تاكنون تجربه بر روى گوسفند، گاو، موش، گربه و خوك به طور موفقيت آميز صورت گرفته است. تجارب صورت گرفته بر روى اين پستانداران نشان مى دهد كه نهايتاً انجام اين كار در مورد انسان نيز عملى است. در هر حال غالب دانشمندانى كه كلون سازى پستانداران را تجربه كرده اند در پرتو مشكلات مربوط به تكوين تخم كلون شده و همچنين ساير مشكلات مرفولوژيك و فيزيولوژيك با انجام چنين اقدامى در مورد انسان مخالفند. اولين مشكلى كه در مورد كلون كردن وجود دارد كارايى بسيار پايين اين روش است. نوعاً براى هر كلون سازى موفقيت آميز از مرحله انتقال هسته سلول تا وضع حمل به ۱۰۰ سلول تخم نياز است به عبارت ديگر مى بايست ۱۰۰ بار سلول تخم را تخليه و هسته سلول سوماتيك را به آن تزريق كرده و ساير مراحل را طى كرد تا بتوان يك بار موفق بود. بنابراين كارايى اين روش تنها يك درصد است. در ميان پستانداران مختلف كارايى كلون سازى در بهترين شكل خود از سه درصد بيشتر نيست چنانچه كلون كردن انسانى نيز داراى اين معضل باشد مى بايست سلول هاى تخم فراوانى براى اين منظور در نظر گرفت. در هر حال بايد در نظر داشت كه در ساير شيوه هاى IVF (لقاح در لوله آزمايش) نيز تعداد قابل توجهى سلول تخم مورد نياز است و از آنجا كه در هر بار عمل جراحى نمى توان بيش از ۱۰ الى ۱۵ تخمك را از تخمدان جدا كرد ممكن است بيمار چندين بار مورد عمل جراحى قرار گيرد. بنابراين اگر ما بپذيريم كه شيوه هاى IVF براى حاملگى مورد قبولند بحث ناكارآمد بودن كلون سازى انسان چندان اعتبارى نخواهد داشت. دومين مشكل علمى كه در فرآيند كلون سازى انسان وجود دارد فراوانى نقص عضوهاى تكوينى است كه در ساير پستانداران مشاهده شده است. اخيراً در كنفرانس آكادمى ملى علوم آمريكا تعميم اطلاعات به دست آمده از كلون سازى پستانداران به انسان مورد بحث قرار گرفته است. دانشمندانى كه در اين كنفرانس با كلون سازى انسان مخالفت ورزيدند مدعى بودند كه قريب به ۳۰۰ درصد پستاندارانى كه از طريق كلون سازى به دنيا آمده اند داراى نقص عضو بوده اند. غالب اين نقص عضوها از گروه نشانگان نوزادان درشت (LOS) هستند. اين دانشمندان معتقدند كه ممكن است انسان كلون شده نيز دچار عوارضى شود. اين سندرم مشتمل بر مجموعه عوارضى است كه عموماً شامل بزرگ شدن اعضاى بدن و همچنين مشكلات تنفسى و گردش خون است. به زعم برخى ديگر از دانشمندان هر يك از ۳۰ هزار ژن انسانى ممكن است در فرآيند كلون سازى دچار اين مشكلات شده و عوارض سندرم نوزادان درشت را موجب شود. از طرف ديگر آن دسته از دانشمندانى كه موافق كلون سازى انسان هستند معتقدند كه بسيارى از نقص عضو هاى مشاهده شده در پستانداران كلون شده ناشى از شرايط نامناسب كشت بافت است. همين گروه از دانشمندان برآنند كه طى ۲۳ سال تجربه IVF و ساير تكنيك هاى توليدمثلى شرايط كشت بافت بهبود قابل توجهى يافته است. اين گروه از دانشمندان نشان داده اند كه وقوع نقص عضو LOS در پستانداران همبستگى قدرتمندى با حضور نوعى ژن (RI2GF) دارد كه در انسان و ساير انسانريخت ها وجود ندارد. شواهد تجربى به دست آمده از تجارب IVF در انسان و ساير پستانداران مويد اين نظريه است. علاوه بر اين در رزوس كلون شده تاكنون هيچ گونه نقص عضوى مشاهده نشده است. شواهد به دست آمده نشان مى دهد كه احتمالاً انسان و ساير انسانريخت ها در مقايسه با ساير پستانداران شانس براى مبتلا شدن به نشانگان LOS خواهند داشت. نسبت وقوع نقص عضو در موش هاى كلون شده ۱۲ درصد و در بزها ۳۸درصد است. بنابراين بسيارى از دانشمندان معتقدند كه شانس نقص عضو در پستانداران به طور عموم ۳۰ درصد است. اگر بپذيريم كه وقوع اين نواقص با تظاهرات ژنى در ارتباط است كه در انسان وجود ندارد بنابراين مى بايست شانس وقوع نقص عضو در انسان هاى كلون شده بسيار كمتر از ۳۰ درصد باشد. احتمال وقوع نقص عضو در افرادى كه به طور معمول توليدمثل مى كنند ۳ درصد است. اين نسبت در افرادى كه سن شان از ۴۰ سال مى گذرد به طور معنى دارى بيشتر مى شود. واضح است كه بسيارى از اين افراد اين مخاطره را مى پذيرند و در سنين بالا اقدام به بچه دار شدن مى كنند. اگر كلون سازى انسان تنها به دليل آنكه شانس بيشترى براى ايجاد نقص عضو در نوزادان را به وجود مى آورد غيرقانونى اعلام شود در آن صورت ممكن است برخى ديگر از تكنيك هاى رايج IVF نيز غيرقانونى اعلام شوند. هرگونه قانونگذارى در اين زمينه مى بايست با دقت فراوانى طراحى شود تا امكان استفاده درمانى از اين شيوه را در انسان از ميان نبرد.
دالی، اولین پستاندار همانند سازی شده
تا قبل از تولد دالی، گوسفندها به طور طبیعی از پدر و مادر به دنیا میآمدند. دالی اولین پستانداری بود که فقط با داشتن یک هسته سلول از گوسفندی دیگر ساخته بودند.
گروهی از دانشمندان موسسه رازلین در شهر ادینبورگ اسکاتلند به دنبال راهی برای اصلاح نژاد حیوانات اهلی بودند. آنها در اولین تلاش توانستند از سلول های پایه، دو گوسفند به نام های مگا و مورگان تولید کنند که چند هفته در آزمایشگاه زنده ماندند و رسانهها هم چندان از آن ها باخبر نشدند. سرانجام تلاش های آنها در 5 ژولای 1996 به ثمر رسید و دالی، اولین پستاندار همانند سازی شده، به دنیا آمد. دالی اولین موجودی بود که از یک سلول بالغ به وجود آمد، نه یک سلول جنین. تولد دالی کلونینگ را به بحث پای میز صبحانه پدربزرگها و مادربزرگها کشاند.
وقتی دستتان را میبرید پوست دستتان سلول های جدیدی میسازد، تا زخم شما خوب شود. این سلولها این گونه برنامه ریزی شده اند. به این سلول ها، سلول های تخصصی (differentiated) میگویند. در برابر این سلول ها، جنین در مراحل اولیه اش سلول های پایه ای دارد، که میتوانند به هر بافتی تغییر شکل بدهند و تبدیل شوند، مثلاً ماهیچه شوند یا پوست یا یک بافت دیگر. برای ساختن دالی، یک سلول کاملاً بالغ تخصصی را برداشتند. باید این سلول را به شکل اولیه اش در میآوردند.
هسته سلول را در آوردند و هسته سلول گوسفند والد دالی را واردش کردند و جنین حاصل را در رحم گوسفندی دیگر پرورش دادند. نتیجه، دالی بود که کاملاً مشابه گوسفند دهنده ی هسته سلول بود. دالی تا سالها، گوسفندی طبیعی بود که چهار بره هم به دنیا آورد. اما بعد از مدتی نگهدارندگان دالی در موسسه رازلین اسکاتلند فاش کردند که گوسفند آرتروز دارد. در سال 2003 دالی در 7 سالگی مرد. در حالی که گوسفندها به طور طبیعی 12 سال عمر میکنند. بعضیها میگویند دالی به این خاطر زود مرد که گوسفند دهنده هسته سلول 6 ساله بود یعنی دالی که خصوصیات ژنتیکی او را به ارث برده بود از همان اول تولد 6 ساله بوده است. وقتی دالی مرد سوال های زیادی مطرح شد. مثلاً آیا پیری زودرس ویژگی تمام موجودات کلون شده خواهد بود؟ دالی بعد از مرگ در موزه شهر ادینبورگ به نمایش گذاشته شد. بعد از مرگ دالی نسل جدیدی از حیوانات همانند سازی شده به وجود آمدند: سگ، گربه، حتی اسب و گاو. ولی همه این ها هنوز در مراحل آزمایشگاهی قرار دارد. تمام اینها، کلونینگ را به یک پدیدهی آزمون و خطا تبدیل میکند. "آن قدر بکش، تا زنده متولد شود"
پدر دلسوز کلونینگ
یان ویلموت، همان کسی است که دالی را شبیهسازی کرد. او اولین دانشمندی است که یک پستاندار را همانندسازی کرده و در همین حال مخالف سرسخت و دلنگران کلون انسان است. همه این ها کافی به نظر میرسد تا او را اینشتین کلونینگ بنامیم. شاید تلخترین لحظه برای او وقتی بود که به خبرنگاران گفت: "بله درست است. به خاطر ایرادات فرایند کلونینگ، دالی به ورم مفاصل مبتلا است ". درست مثل پدری که از فرزند بیمارش حرف میزند، ویلموت، لحظهای از هشدار دادن دست بر نمیدارد. او گفته است: "این تکنولوژی هنوز در مراحل اولیه است و حدود 98 درصد تلاشها شکست میخورد. شبیهسازی انسان غیر مسئولانه و جنایتکارانه است" وی قصد دارد تحقیقاتش را پیرامون کلونینگ درمانی متمرکز کند.
کلونینگ انسان: دروغ رسانهها یا واقعیتی محرمانه
شرکت آمریکایی کلوناید در سال 2002 اعلام کرد، نخستین انسان شبیه سازی شده را درست کرده است. بریژیت بواسلیه، مدیر این شرکت گفت: انسان شبیه سازی شده دختری سالم است که با استفاده از سلول پوست یک زن آمریکایی خلق شده و با روش رستمینه سالم به دنیا آمده است. اما تلاش رسانهها برای دیدن اولین انسان کلون شده به جایی نرسید و معلوم شد که موضوع بیشتر جنبه ی تبلیغاتی داشته تا واقعیت. بد نیست این را هم بدانید که بنیان گذار این شرکت کلود واریلون است که فرقه ای به نام رائیلیان درست کرده و مدعی ارتباط با موجودات فضایی است که به زمین بیایند و او باید برایشان یک سفارتخانه بسازد. این شرکت فایده این کار را کمک به زوج های بیفرزند و یا کسانی که مایل به زندگی دوباره عزیزانشان هستند اعلام کرده و گفته است که با این روش میتوان حتی قربانیان 11سپتامبر را دوباره زنده کرد!
هدف کلونینگ همانند سازی صرف نیست. چه فایده ای دارد گوسفندی را که این قدر راحت میتواند به دنیا بیاید، با روش های پیچیده آزمایشگاهی بسازیم؟ از هیاهوی رسانهها که بگذریم دانشمندان در کلونینگ انسان به دنبال راهی برای درمان بیماریها و نقص عضوها هستند. سلول های بنیادین جنین های چند روزه، این توانایی را دارند که هر بافتی را به وجود آورند و دانشمندان میکوشند از آنها برای درمان انواع بیماریها از دیابت و سرطان گرفته تا ام ان دی استفاده کنند و یا اعضای مختلف انسان را درست کنند تا به کسانی که عضوی از دست داده اند، پیوند بزنند. یا ارگانیسمی را وادار کنند که کار جدیدی انجام دهد، مثلاً گوسفندی که بتواند انسولین انسانی ترشح کند. اما مخالفان کلونینگ میگویند که استفاده از جنین انسان برای تحقیق و حتی درمان، غیر اخلاقی است. اغلب قوانین اجازه نمی دهند چنین جنینی به رحم یک زن انتقال یابد. با وجود این، منتقدان میگویند که علم حد و مرزی نمی شناسد و مادامی که ممنوعیت جهانی وضع نشده است، تهدید همانند سازی انسان وجود دارد. در سال 2004 دانشمندان کره جنوبی اعلام کرده اند که موفق شده اند 30 سلول پایه انسان به وجود بیاورند و آن ها را تکثیر کنند. به هر حال قوانین اکثر دولتها مخالف همانند سازی سلول های انسانی است.
برخی ساده دلان گمان میکنند، کلونینگ دخالت در کار خالق است. اما آنچه تن آدمی را شریف میکند جان اوست که در او میدمند و روح را نمی توان کلون کرد. در واقع کلونینگ، در پاسخ به یکی از سوالات اساسی زیست شناسی، یعنی نحوه تمایز سلولها، پدید آمده است و جدا از هیاهوی رسانهها میتواند راه گشای بسیاری از مشکلات دانش پزشکی امروز باشد.
• درمان با كلون سازى
كلون سازى درمانى عبارت است از به وجود آمدن بلاستوسيست بيمارى كه داراى عارضه تخريب سلولى است. اين بلاستوسيست كه اساساً يك توده سلولى است مى تواند كشت داده شده و تبديل به سلول هاى بنيادى شود. يك سلول بنيادى سلولى است كه مى تواند به طور دائم رشد كرده و به انواع متفاوتى از سلول ها انشقاق يابد. برخى از اين سلول ها و مواد حاصله از آنها مى توانند استخراج شده و به بيمارانى كه دچار ضايعه تخريب سلولى هستند تزريق شوند. فايده چنين تكنيكى آن است كه به لحاظ مشابهت سلول هاى تزريق شده سيستم ايمنى بيمار هيچ گونه مقاومتى نسبت به آنها ايجاد نمى كند. بيمارى هايى كه مى توانند از اين طريق مورد معالجه قرار گيرند عبارتند از بيمارى هاى قلبى، ديابت، پاركينسون و بسيارى ديگر از بيمارى هايى كه موجب تخريب سلولى مى شوند. مخالفت اصلى كه با اين شيوه از مداوا صورت مى گيرد از اين واقعيت ناشى مى شود كه اين شيوه متضمن به وجود آوردن يك جنين انسان و سپس از بين بردن آن براى به دست آوردن سلول هاى بنيادى است. اين مخالفين معتقدند كه گزينه هاى ديگرى براى به دست آوردن سلول هاى بنيادى وجود دارد كه متضمن از بين بردن جنين نيست. مجادلات علمى پيرامون كلون سازى انسان بر حول محور حقوق يك فرد نازا يا يك زوج كه خواهان بچه دار شدن بدون دخالت دولت هستند، دور مى زند. در اين ميان دولت يا سيستم هاى قانون گذار از حقوق كودكى دفاعى مى كنند كه ممكن است با مخاطره قابل توجه نقص عضو ناشى از اقدامات مربوط به كلون سازى روبه رو شوند واضح است آنچه مخاطره قابل توجه اطلاق مى شود مفهوم دقيق علمى ندارد. افرادى كه ممكن است والدين بالقوه اى باشند تحت شرايط مختلف ادراك متفاوتى از مخاطره توليدمثل خواهند داشت. درك يك زوج چهل سال به بالا از مخاطره به دنيا آوردن يك نوزاد ناقص الخلقه از ادراك يك زوج ۲۰ ساله متفاوت است. اگر ثابت شود كه مخاطره داشتن نوزاد ناقص الخلقه پس از كلون سازى كمتر از ۳ درصد است در آن بخش بزرگى از مخالفت هاى علمى با اين روش متوقف خواهد شد ولى بدون شك مخالفت هايى كه جنبه هاى مذهبى و اخلاقى دارند همچنان باقى خواهند ماند. يك راه حل قاطع براى از ميان بردن ترديد علمى در مورد اين تكنيك اين خواهد بود كه آزمايشات جامعى در زمينه كلون سازى انسانريخت ها صورت گيرد. بدون شك در حال حاضر شواهد علمى لازم براى تائيد و رد اين تكنيك در دست نيست. مجادله علمى درباره كلون سازى درمانى انسان بر حول محور منافع پزشكى اين شيوه در مقابل هزينه هاى از ميان بردن يك جنين در مراحل اوليه تكوين آن دور مى زند. بسيارى برآنند كه جنين يك انسان است و بنابراين تمام حقوق انسانى را بدان نسبت مى دهند. از ديدگاه اين گروه از ميان بردن يك جنين جنايت است. در هنگام مجادله درباره حقوق جنين چندين نكته مى بايست در نظر گرفته شود. مراحل اوليه جنين در پستانداران توده اى سلولى است كه حتى فاقد سلول هاى اوليه عصبى است. بنابراين به سادگى نمى توان حقوق اساسى فرد را به اين توده سلولى بخشيد. حقوق مربوط به سقط جنين در بسيارى از كشورها زوجين را در سقط جنين مجاز شمرده است. بيش از ۷۰ درصد از جنين هايى كه محصول روابط جنسى طبيعى اند شانس اتصال به ديواره رحم را پيدا نمى كنند. اگر هر يك از اين جنين ها صاحب حقوق اساسى انسانى بودند مى بايست شكست تلاش هاى پزشكى در بقاى آنها را معادل جنايت تعريف كرد. اين واقعيتى است كه ملاحظات اخلاقى مى بايست واقعيت هاى جامعه را درك كند. ارزش كدام يك از اين دو در يك جامعه بيشتر است. زندگى يك فرد بالغ يا كودكى كه از بيمارى هاى تخريب كننده سلولى رنج مى برد يا جنين ۵روزه اى كه چيزى بيشتر از يك توپ پر از سلول نيست؟ به طور خلاصه بايد در نظر داشت كه ريسك كلون سازى در انسان به طور كامل مشخص نشده است. بدون شك تحقيقات آتى مى توانند ايمنى روش هاى كلون سازى براى مادر و نوزاد را مشخص سازند، وليكن ساير اعتراضات به ويژه اعتراضات دينى و اخلاقى باقى خواهند ماند. دانش ما در حال حاضر نشان مى دهد كه كلون سازى درمانى بسيار موثرتر از شيوه هاى ديگر براى به دست آوردن مواد مورد نياز براى مقابله با بيمارى هاى كشنده است، رها كردن اين شيوه از درمان به معناى ناديده گرفتن پيشرفت هاى قابل توجه علمى و همچنين تسليم ميليون ها بيمار به مرگ زودرس، بدبختى و ذلت پايان ناپذير است. آيا اين دنياى جسور نويى است كه در آينده در آن خواهيم زيست.
۱۳۸۸ شهریور ۶, جمعه
گشتی توی پزشکی
برای قند خون دو آذمايش وجود درد که عبارتند از:
Fbs-1
2hour post prandial) 2Hpp-2
که در آزمايش اول حد نرمال زير 126 و در آزمايش دوم حد نرمال زير 200 می باشد در صورتی که بالای اين مقادير باشد فرد دچار مرض ديابت است در موارد مشکوک از تستی به نام :
استفاده می شود که ابتدا به فرد مواد قندی زيادی (GLUCOSE TOLERANCE TEST) GTT
داده و بعد در ساعات مختلف قند وی را انازه گيری مي کنند که به طور نرمال بعد از 2 ساعت مي بايست به حد نرمال خود برسد و در اين مدت نبايد از حدود تعيين شده تجاوز کند.
علائمی که در افراد مبتلا به ديابت وجود دارد عبارتند از:
1- پر خوری يا پر نوشی
Polydipsy
2-پر ادراری
Polyuria
3-شب ادراری
Nacthuria
در اين افراد اگر مراقبت صورت نگيرد بعد از مدتی به غلائمی همچون:
1-نورو پاتی
2-رتينو پاتی
3-نفروپاتی
اين افراد مي توانند از رژيم های غذايی حاوی سبزيجات لبنيات و گوشت و ميوجاتی که زياد شيرين نيستند مانند سيب استفاده کنند.
ديابت دو نوع دارد نوع 1 در جوانان که به آن وابسته به انسولين هم گفته می شود و نوع 2 در بزرگسالان که به آن غير وابسته به انسولين گفته می شود. در نوع 1 فرد انسولين را از راه تزريقی دريافت میکند و دو نوع تزريق وجود دارد يکی:1-
در اينجا محتوی سرنگ ماده ای شيری رنگ است که دارای پيک اثر بعد از 12 ساعت(long acting)Nbh
می باشد.
: در اينجا محتوی سرنگ بی رنگ است و پيک اثری در حدود 6 ساعت دارد.Regular(short act)-2
اگر بخواهيم از اين دو به صورت ترکيبی استفاده بکنيم اول از رگولار بر می داريم و بعد از آن سوزن را در محلول ان بی اچ فرو می کنيم.
در افراد مبتلا به مرض قند دو حالت ممکن است به وجود بيايد يکی اينکه فرد قندش زياد شود يا اينکه کاهش پيدا کند.در واقع در افرادی که قندشان افزايش يافته بالای 600 دچار کتو اسيدوز هم می شوند يعنی در واقع ميزان کتون بالا می باشد و سلول ها از قند استفاده نمي کنند و همانطور که می دانيم سلول های مغز و قلب می توانند به طور کامل برای تامين انرژی خود از کتون استفاده کنند. و حالت دوم اين است که قند خون فرد پايين بيفتد. ولی به طور کلی زمانی که بيماری مراجعه می کند با حالت بيهوشی و سابقه ی ديابت اولين کار اين است که به او سرم قندی تزريق کنيم زيرا بيهوشی حاصل از هيپو کلايسمی بسيار خطرناک تر از افزايش آن است برای افرادی که دچار هايپرگلايسمی هستند بعد از اينکه جواب آزمايش آمد با استفاده از نرمال سالين به تدريج قند را حدود 250 کاهش می دهيم (زيرا اين اين افراد به حالت عادی دارای قند خون بالا هستند و کاهش ناگهانی قند خون آنها باعث ايجاد ادم مغدی در اين افراد می شود) سپس از سرم قندی استفاده می کنيم.نکته ديگر اين است که انسولين کار اصلی آن اين است که قند را وارد سلول ها بکند.
نکته جالب
يکی از محل های ترشح هورمون های جنسی در زن (استروژن) کيسه ی صفرا است برای همين برداشتن اين غده در زنان موجب کاهش قوای جنسی می شود.(؟)
تيروئيد
هيپوفيز 9 نوع هورمون ترشح مي کند که 2 نوع آن از بخش خلفی ( اکسی توسين و هورمون ضد ادراری)، 1 نوع از ميانی(هورمون تحريک ترشح ملانوسيت) و 6 نوع از قدامی که شامل:
ACTH,TSH ,GH,LH,FSH,PRL
در اين ميان هورمون پرولاکتين به عنوان آئينه عمل در هيپوفيز است به گونه ای که افزايش ترشح آن نشان دهنده اختلال در غده است و اکثراً علت آن وجود آدنوم يا ميکرو آدنوم مي باشد البته علل ديگری هم مي تواند داشته باشد.
هورمون های ال اچ و اف اس اچ جزو گونادوتروپين ها است .
:روی فوق کليه تاثير می گذارد.( ADRENO CORTICO TROPHIC HORMON)ACTH
هورمون تحريک کننده تيروئيد که از هيپوفيز ترشح می شود موجب آزاد شدن
از تيروئيد می شود که فعاليت اصلی غده را به انجام می رسانند در اين ميان ال 3 هورمن فعال وL4 وL3
غير فعال است که طی يک سری فرايند به فرم فعال ال 3 تبديل می شود . L4
دو نوع عارضه در رابطه با فعاليت اين غده وجود دارد که عبارتند از:
: در اين عارضه ميزان تی اس اچ مترشحه به دليل کاهش فعاليت تيرويد افزايش می يابد پس:Hypo throidism
T3,T4:- ,TSH:+
در اينجا علائمی که وجود دارد عبارتند از ريزش مو افزايش وزن،خشکی پوست و تپش قلب در اين افراد برای درمان از دارويی به نام لووتيروکسين استفاده مي شود.
: در اينجا حالت عکس بالا را داريم به طوری که ميزان تی اس اچ به دليل بالا بودنHPER THYROIDISM
فعاليت تيروئيد کاهش می يابد در اينجا هم علائمی که وجود دارد عبارتند از تپش قلب و ريزش مو کاهش وزن.
ميزان طبيعی استاندارد تی اس اچ بستگی دارد به کيت استفاده شده و متغير است.
همانطور که گفته شده بود گاهی اوقات اختلال فعاليت غده هيپوفيز را داريم که اکثراً در اثر ادنوم می باشد اما در کم کاری نيز ممکن است در اثر ترشح زياد از اين غده سلول های مربوط به ناحيه ترشح کننده تی اس اچ دچار
شوند که بعث می شود بر سلول های اطراف نيز فشار آورد و موجب ترشح پرولاکتين از اين غده شود در اين مواقع بايد به وشيله ی دارو درمان صورت گيرد.Hyper throphy
انواع گره ها:
دو نوع گره می تواند در غده تيروييد وجود داشته باشد که يکی سرد و ديگری گرم است هر کدام از اينها می توانند حالت خوش خيم و بد خيم باشند.
:در اين گره ها زمانی که سی تی اسکن انجام می شود هيچ تصويری ديده نمی شود در واقع در Cold nodule
مناطق سلول های تيروييدی بدون عملکرد هستند و فاقد فعاليت برای همين زمانی که از يد راديو اکتيو برای اسکن استفاده می کنيم تصويری ايجاد نمی شود اين گره ها خود دارای دو نوع هستند که شامل:
1-solid 2- cystic
در هر دو نوع برای تشخيص خوش خيم یا بد خيم بودن از تست
استفاده می کنيم اما برای درمان نوع 1 فقط کافی است از يک سوزن برای تخليه مايع داخل آن استفادهFAN
کنيم ولی برای درمان نوع دو بايد عمل جراحی انجام دهيم.
در اينجا زمانی که اسکن انجام می دهيم بخشی از غده تيروييد بيش از حد پر رنگ می شود و ممکن است بقيه در اينجا زمانی اسکن را انجام می دهيم بخشی از غده بيش از حد پر رنگ است در حالی که:Hot nodules
ممکن است از بقيه غده حتی هيچ تصويری تشکيل نشود در اينجا برای درمان افراد دو کار راانجام می دهند ابتدا به وسيله ی عمل جراحی کل غده را خارج می کنند و بعد با وسيله ای کاردک مانند سلول های باقی مانده را نيز خارج می کنند و در مرحله آخر نيز با استفاده از يد راديو اتيو(معمولاً از غلظ ت های حدود 5 تا تا 15 ميلی کوری استفاده می شود ولی برای از بين بردن و در مواقع خطر ناک از غلظت ها ی حدود 100 تا 150 ميلی کوری استفاده می شود) در واقع باقی مانده ی انها را در هر جای بدن باشند از بين میبرنند و يا به اصطلاح منفجر می کنند البته اين کارها فقط در مورد گره های بد خحيم صورت می گيرد در مورد گره های خوش خيم آن ها را رها می کنيم فقط برای جلوگيری از پيشروی شان از دارو هايی که برای پر کاری و کم کاری استفاده می شود استفاده می کنيم.
داروهای مصرفی را در زنان باردار به 5 دسته تقسيم میکنند که شامل:
که در اين ميان دارو های دسته 1 و 2 را میتوان برای زنان حامله بدون مشکل تجويز کرد اماA,B,C,D,E
داروهای دسته 3 را و بيشتر 4 را مراقب بود زيرا دارای عوارض جانبی می باشند که بايد مضرات آنها را با فوايدشان مقايشه کرد. در مورد دسته 3 به هيچ وجه نبايد مصرف شوند.
NR دسته ی ديگری از داروهای مصرفی برای زنان باردار میباشد که همچنان در حال بررسی هستند.
گلبول سفيد
تنها در دو بيماری است که عکس بقيه ی بيماریها به جای افزايش در تعداد گلبول سفيد افزايش کاهش می يابد (به اضافه ی برخی از بيماری های ويروسی که افزايشی ايجاد نمی کنند) اين دو بيماری عبارتند از:
(حصبه) Typhoid-1
(تب مالت)Brocella-2
در اين دو بيماری لکوپنی رخ می دهد و در عين حال لنفوسيتوز هم رخ می دهد و به جای اينکه پلی مورفو لکوسيت ها بيشتر باشند لنفوسيت ها افزايش می يابند.
در مورد بيماری تب مالت بيماری است که در اثر مصرف سبزيجات تازه به وجود می آيد و با تب همراه است يکی ديگر از علائم آن ارکيد(ورم بيضه) است.
۱۳۸۸ شهریور ۵, پنجشنبه
تکنولوژی
يه چيز ديگه ای هم که هست اين بازی های کامپيوتری هستن که واقعاً يه کاری ميکنن که طرف معتاد ميشه طوری که من شنيدم حتی بعضی ها سر کارشون وقت بيکاری بازی کامپيوتری ميکنن(حتی قابل توجه دکاتير) و واقعاً من تعجب کردم ولی چيزی که هست اينه که واقعاً دنيا سريع پيشرفت ميکنه و با همون سرعت هم اخلاق و رفتار و عادت های مردم رو عوض ميکنه